A doença carotídea, uma condição vascular séria que afeta as artérias carótidas do pescoço, representa um fator de risco significativo para o desenvolvimento de derrames ou acidentes vasculares cerebrais (AVCs). Este artigo explora detalhadamente a doença carotídea, destacando desde a sua natureza e causas até as opções de diagnóstico e tratamento disponíveis. Abordaremos o processo pelo qual as placas de gordura se acumulam nas artérias carótidas, levando ao estreitamento e à potencial obstrução do fluxo sanguíneo para o cérebro. Além disso, discutiremos as implicações dessa condição, incluindo os sintomas frequentemente silenciosos e as complicações graves que podem surgir, bem como as estratégias de tratamento que vão desde mudanças no estilo de vida e medicação até intervenções cirúrgicas, como a endarterectomia de carótida e a colocação de stents. O objetivo é fornecer um entendimento completo da doença carotídea, destacando a importância de uma abordagem cuidadosa e personalizada no manejo dessa condição crítica.
Sumário
O Dr. Alexandre Amato, do Instituto Amato, oferece orientações sobre como evitar um acidente vascular cerebral (AVC). Ele detalha os principais sinais de AVC, como fraqueza repentina em um lado do corpo ou distorção do rosto, e destaca que qualquer suspeita deve ser tratada com urgência. Ele discute a importância da prevenção, abordando os efeitos da aterosclerose em aumentar o risco. O Dr. Amato destaca a necessidade de um rastreamento eficaz e o uso responsável de medicação, inclusive estatinas, para prevenir a progressão da doença. Ele discute os prós e contras de diferentes métodos cirúrgicos, como a cirurgia aberta e a inserção de stents endovasculares. Ele reitera a importância de discussões cuidadosas com um cirurgião vascular para determinar o melhor curso de tratamento.
Olá! Eu sou o Dr. Alexandre Amato, cirurgião vascular do Instituto Amato e eu vou falar hoje como evitar um derrame, como evitar um AVC. Como evitar um acidente isquêmico transitório, um acidente cerebral? Na verdade é como evitar que por alguma razão algo impeça o seu cérebro de ser oxigenado, como as artérias que irrigam o cérebro são de competência do cirurgião vascular, a gente acaba lidando muito com a profilaxia e com o tratamento dessas lesões principalmente quando são isquêmicas, existe o AVC isquêmico e existe o AVC hemorrágico, o hemorrágico aquele que tem um sangramento dentro do cérebro. Agora quando é isquêmico quer dizer que algo impediu de chegar ao sangue oxigenado lá no cérebro e acabou levando a essa hipóxia, essa falta de oxigenação e o cérebro é um órgão uma esponja. Ele precisa de muito oxigênio, é um dos órgãos que mais necessita oxigênio para manter a gente vivo e bem. Então quando tem uma pequena queda neste oxigênio é o que leva a um desmaio rápido, você fica um pouquinho mais de tempo, já tem uma lesão mais grave. Então quando a gente está falando desse derrame, a gente está falando também da aterosclerose que são essas lesões nas artérias e aí as artérias são carótida e as artérias vertebrais que levam o sangue lá para o cérebro. Tendo um desenvolvimento de uma placa principalmente nessa bifurcação carotidia, essa placa pode levar a lentamente uma oclusão dessa região ou ela pode criar pequenos fragmentos que vão se soltar e parar lá no cérebro, causando pequenas áreas de isquemia e essas áreas de isquemia vão levar a sintomas diferentes. O acidente vascular cerebral é uma emergência médica, então se você tem a suspeita de um AVC ou de um AIT a minha sugestão é que ligue para 192 e seja atendido o mais rápido possível, porque o tratamento precoce pode reverter uma situação dessa e vai mudar a sua evolução. Então quais são os principais sintomas? Pode ser uma dificuldade na fala, uma dificuldade para caminhar. Uma fraqueza de repente em um lado do corpo, uma dormência na face, nos membros, um desvio de rima, que seria puxar o sorriso para um lado, começar a falar meio confuso. Tudo isso pode sugerir um derrame, se você tiver qualquer um desses sintomas, de novo, procure ajuda médica imediata. A questão é que essas placas nas carótidas ou mesmo nas vertebrais, elas antes de causarem um derrame ou causarem um acidente isquêmico transitório, elas muitas vezes não trazem sintoma nenhum. Você não sente nada, então são pacientes assintomáticos, não dói. Você não consegue sentir a falta de fluxo, isso não tem como acontecer. Elas são de verdade, silenciosas, então essas placas vão crescendo lentamente, até o momento que acontece o primeiro sintoma e aí o primeiro sintoma pode ser de vez, já de cara, um derrame ou um acidente isquêmico transitório e aí o paciente que teve o acidente isquêmico transitório que nada mais é do que um derrame também, mas que regride no mesmo dia. Esse acidente isquêmico transitório acaba sendo o primeiro sintoma, e aí dependendo da situação clínica do paciente, ele vai ter maior ou menor risco de um novo derrame ou um novo acidente isquêmico transitório, então o que vai levar isso? Normalmente são os fatores de piora de uma aterosclerose, então uma idade acima de 60 anos, tabagismo, a hipertensão, diabetes, uma dificuldade na fala. Tudo isso é sinal de que provavelmente vai ter um novo evento. Então é muito importante entender o que é o screening. O screening é o rastreamento, é importante a gente diagnosticar o paciente que tem essa lesão antes dele ter o derrame ou acidente isquêmico transitório. Seria interessante a gente pegar esses pacientes assintomáticos que têm essa formação de placa e tratá-los antes. Agora como fazer isso? Com os métodos de screening. A gente tem exames que são excelentes para isso, por exemplo, o ecodoppler de carótidas. A questão é que não faz sentido a gente sair fazendo em todo mundo, tem que ter um racional por trás disso. Então eu vou colocar aqui embaixo, só você clicar responder as perguntas que você vai saber qual é a sua necessidade de fazer esse rastreamento. Agora sobre o tratamento, se você tem essa placa, é importante saber que o tratamento pode ser diferente do paciente assintomático do paciente sintomático, mas sempre vai envolver o hoje em dia chamado de Maximum Medical Therapy. O tratamento mais próximo do máximo possível para evitar a progressão dessa doença e se possível até regredir um pouquinho. A questão é que o tratamento envolve um outro medicamento que as pessoas adoram comentar e ter uma opinião forte sobre isso que são as estatinas. Então eu já vi vídeo falando “ah, estatina mata, a estatina faz mal,” então deixa eu diferenciar antes uma coisa de outra. Uma coisa é falar sobre o tratamento medicamentoso de uma doença que já existe, a doença está lá. Então quando a gente fala do uso da estatina no tratamento de uma placa aterosclerótica, Eu não estou mais falando de profilaxia da placa, profilaxia da aterosclerose. Eu estou falando da profilaxia de um derrame, estou falando da profilaxia do AVC e do AIT. É outra coisa, é tratamento, não é profilaxia. Tá bom! Agora quando a gente está falando de pessoas bem mais jovens, a questão de quantidade de colesterol no sangue, se vale a pena ao entrar ou não com estatina, o vídeo não é sobre isso. Tá bom, a gente pode discutir se vocês quiserem, só comentar lá embaixo, eu falo sobre o uso. Posso falar sobre o uso da estatina no colesterol, noHDL, LDL, que é também um assunto muito interessante. Mas agora eu estou falando de tratamento, então não é porque você viu em algum lugar que a estatina pode fazer mal de forma genérica, que você não vai usar o tratamento para a doença, são exatamente as estatinas que mudaram a evolução da placa de carótida. Há 25 anos atrás, o que a gente tinha de melhor era a cirurgia, hoje em dia é exatamente o caso do Best Medical Therapy que inclui o uso das estatinas, que a gente reverteu isso e fica discutível se a cirurgia é ou não indicada em determinado caso, exatamente porque o uso da medicação é capaz de evitar essa ocorrência, de uma lesão cerebral. Às vezes, a gente tem que colocar na balança, então o medicamento que pode trazer algum malefício, ele pode trazer tanto benefício por outro lado que vale a pena, então é isso que a gente está conversando aqui. Houve também um avanço enorme nas medicações antiplaquetárias, anticoagulantes que afinam o sangue. “Ah, elas podem trazer algum malefício!” Sim, mas na hora que a doença já está estabelecida, os trabalhos mostram que a evidência está lá, só não enxerga quem não quer. Então, o que esses medicamentos fazem de mudança de evolução é impressionante. Então, a gente tem que usar os medicamentos de forma adequada, mas a gente não pode esquecer dos medicamentos para tratar as doenças coadjuvantes, então tem medicamento pra diabetes, tem que tratar a diabetes, tem medicamento pra pressão, tem que tratar a pressão e mesmo assim eu estou falando só de medicação por aqui, mas não quer dizer que não tem que mudar hábitos de vida. É interessante que às vezes alguém fala “Ah, eu não vou usar determinado medicamento, porque eu acho que esse medicamento faz mal.” Ok! E essa pessoa está lá fumando! Não faz sentido gente, então a gente tem que colocar na balança. Se você não vai colocar a culpa no medicamento de algo que você está fazendo, o seu estilo de vida está completamente errado. Então vou colocar um link aqui embaixo sobre um livro também, sobre o estilo de vida, vale a pena dar uma lida, então o que os trabalhos mais recentes mostram é que para o paciente assintomático, o tratamento otimizado de forma clínica, conservadora, pode chegar muito próximo dos resultados de cirurgia. Então se você faz tudo certinho, você pode evitar entrar na faca. Por que não? Agora quando a gente fala de cirurgia, a gente tem várias técnicas hoje em dia, mas a gente consegue resumir em duas principais, a cirurgia aberta, em que faz o corte no pescoço e a gente retira essa placa através desse corte. E uma cirurgia bem estabelecida, uma cirurgia que mostra uma segurança bem estabelecida em hospitais de ponta e temos a cirurgia endovascular, em que a gente coloca stent para abrir essa artéria. Então a cirurgia endovascular, você pode ver o stent, ele é perfurado, então na hora que a gente abre e coloca na artéria, ele pode fragmentar e embolizar para o cérebro causando pequenas áreas de isquemia. Obviamente, existem métodos para diminuir esse risco, mas tem que entender que essa é uma preocupação nossa. Enquanto na cirurgia aberta a preocupação, porque o cérebro vai ficar um determinado período sem essa oxigenação, esse tempo tem que ser bem cortado e fazendo dessa forma a segurança é assegurada. Agora qual técnica é melhor? Vou operar de técnica aberta, vou operar por uma cirurgia vascular e colocar um stent. Ambas as técnicas têm as suas vantagens e desvantagens, o importante é entender o que está influenciando nisso. Falando de uma forma geral, a cirurgia aberta, ela vai ter um risco um pouco maior de um evento cardiovascular, um possível infarto na cirurgia. E a técnica endovascular com a colocação do stent tem um risco maior de um evento cerebral. Agora veja, a gente está falando ou de um paciente assintomático, então a cirurgia tem que é para evitar ter um evento cerebral. Imagina que a gente faz um procedimento, o paciente não tinha nada e aí tem um derrame ou um AVC. A cirurgia acabou desencadeando exatamente o que ela foi feita para evitar. Então a gente só indica a cirurgia quando o risco de não fazer nada é maior do que o risco da cirurgia. Então tem que colocar na balança isso é muito importante, o cirurgião vascular está lá para te ajudar a tomar essa decisão. Então considerando todos esses fatores, aspectos, lembre que a anatomia pode ser diferente de cada um, então um pode não ser possível colocar um stent, porque não consegue chegar até lá, por exemplo, no outro a cirurgia aberta pode ser bem mais difícil porque a lesão, ela é muito alta. Então a gente tem que levar em consideração tudo isso para dizer o que é melhor para um paciente o que é melhor para o outro e quem vai te ajudar nisso, sem sombra de dúvidas, o cirurgião vascular que tem a competência para realizar também a cirurgia. Gostou do nosso vídeo? Inscreva-se no nosso canal, clica no sininho para receber notificação de novos vídeos e até o próximo!
A doença carotídea, um problema de saúde significativo que afeta as artérias carótidas, desempenha um papel crucial na prevenção de derrames. Este artigo aborda aspectos essenciais da doença carotídea, desde sua definição até opções de tratamento, para oferecer uma compreensão abrangente da condição.
O Que É a Doença Carotídea?
A doença carotídea ocorre quando placas de gordura se acumulam nas artérias carótidas, causando estreitamento e potencialmente obstruindo o fluxo sanguíneo para o cérebro. Essa condição aumenta significativamente o risco de derrame.
Sintomas e Complicações
Geralmente, a doença carotídea não apresenta sintomas evidentes, mas aumenta o risco de acidente vascular cerebral (AVC). Um tipo especial de derrame é o ataque isquêmico transitório (AIT), que é temporário, mas serve como um importante sinal de alerta.
Diagnóstico da Doença Carotídea
O diagnóstico envolve a avaliação médica e pode incluir:
-
- Ausculta das artérias carótidas para detectar sopros.
-
- Exames de imagem como ultrassom dúplex, ressonância magnética e tomografia computadorizada.
-
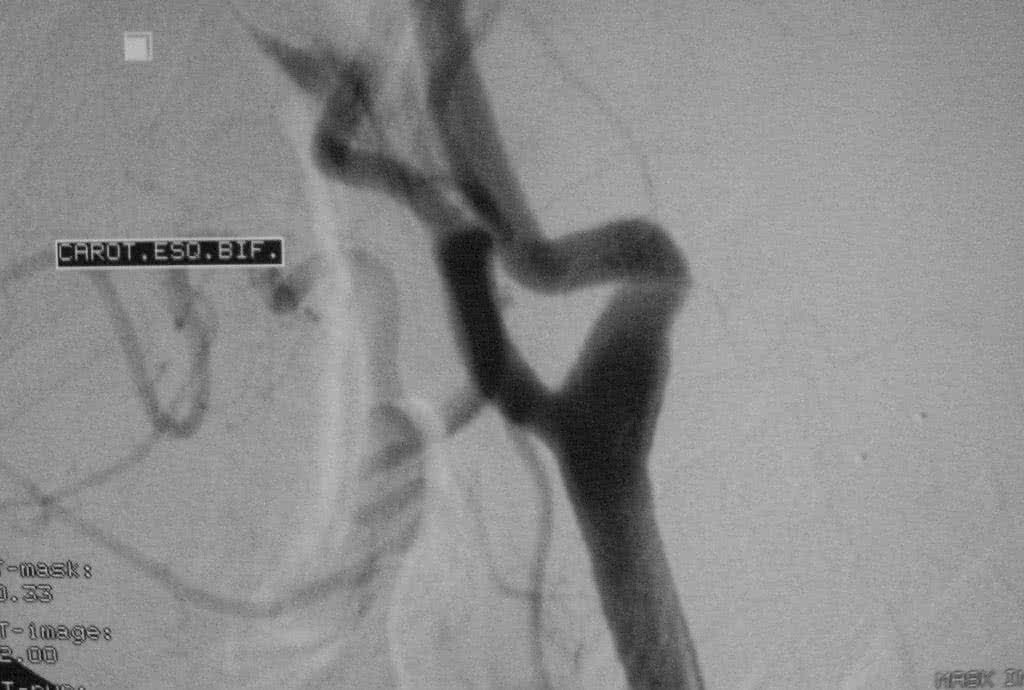
- Angiografia, um procedimento mais invasivo que utiliza contraste para visualizar as artérias.
Tratamento
O tratamento tem como objetivo prevenir o derrame e inclui:
-
- Mudanças no Estilo de Vida: Parar de fumar, manter-se ativo, controlar o peso e uma dieta com baixo teor de gordura.
-
- Medicamentos: Podem incluir anti-hipertensivos, estatinas para o colesterol e antiplaquetários como o AAS.
-
- Cirurgia (Endarterectomia de Carótida): Remoção cirúrgica da placa de gordura, indicada para casos com estreitamento significativo.
-
- Stent: Colocação de um tubo metálico para corrigir o estreitamento, uma opção menos invasiva, mas com riscos, especialmente para idosos.
Decidindo o Melhor Tratamento
A escolha do tratamento mais adequado depende de vários fatores, incluindo a gravidade do estreitamento, idade, gênero e saúde geral do paciente. É fundamental discutir com o cirurgião vascular sobre os riscos e benefícios de cada opção.
A doença carotídea é uma condição grave que requer atenção cuidadosa e uma abordagem de tratamento personalizada. Compreender os sinais, riscos e opções de tratamento disponíveis é crucial para gerenciar efetivamente o risco de derrames e manter a saúde vascular.